![]()
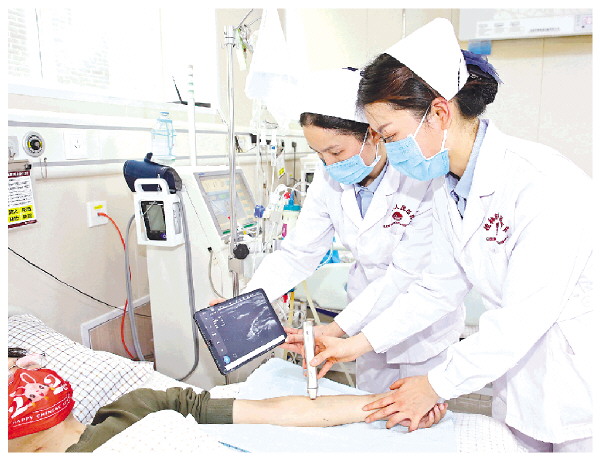
▲护士在超声实时引导下进行内瘘穿刺。 吴曼莉 摄
□徐莹波 廖国梁 吴曼莉
“一名尿毒症患者每周需接受2—3次血液透析,每次要在动脉端和静脉端各穿刺1针内瘘血管,确保透析顺利进行。”近日,在桂林市人民医院血液净化中心,肾内科护士长吴春霞说:“内瘘是血透患者的‘生命线’,穿刺质量直接关系到通路血栓、狭窄、感染等并发症的发生风险,更影响动静脉内瘘的使用寿命,甚至关乎患者生命安全。这正是我们全力做好这项工作的初心。”
常人眼中看似普通的“打针”,在吴春霞和团队成员心中,却是不容有失的“精准战役”。近年来,血液净化中心团队围绕内瘘穿刺深耕细作,积极推广新技术、规范操作流程,大幅提升长期使用内瘘的通畅率,降低了新瘘启用的损伤率,将医疗安全与暖心守护融入血液透析的每一个环节,赢得众多血透患者的赞誉。
前段时间,广西标准化协会发布《自体动静脉内瘘术后早期穿刺规范》团体标准,市人民医院正是该标准的牵头单位。而在医院血液净化中心深耕近二十年、对血透护理工作满怀热忱的吴春霞,则是主要发起人。
一次穿刺操作,为何能上升为自治区级团体标准?这与血液透析工作的特殊性息息相关。
尿毒症作为慢性肾病的终末期,患者必须依靠透析清除体内代谢废物和多余水分,维持内环境稳定。其中,自体动静脉内瘘因寿命长、并发症少等优势,被学界公认为血液透析的首选血管通路。
按照医疗指南要求,尿毒症患者需在血透前半年接受自体动静脉内瘘手术,术后经过8—12周的恢复,待内瘘评估达标、完全成熟后再启动血透,这样才能保障内瘘使用寿命、减少并发症。
吴春霞说,实际上,很多患者是一边通过临时导管或长期导管进行血透,一边接受内瘘手术。血透导管在使用中易引发血栓、感染等并发症,部分患者的导管还没等到内瘘完全成熟就出现问题,只能提前启用尚未成熟的内瘘。
穿刺尚未完全成熟的动静脉内瘘,成为血液净化中心护理团队面临的一大难题,操作稍有不慎,就可能损伤患者的“生命线”。
从业多年来,吴春霞见过太多令人心疼的场景,这个小小的穿刺针眼,成了她的“心结”。
值得注意的是,为保证血流通过率,血透护士必须使用比普通输液针头粗一倍多的内瘘穿刺针。“将心比心,这么粗的针头扎在身上,谁都希望一次精准到位。”吴春霞常对科室护士说,只有不断提升技术水平和服务能力,才能真正增强患者的就医获得感。
为此,血液净化中心引进超声实时引导穿刺技术,创新开展超声引导下扣眼穿刺技术,显著提高早期穿刺的安全性和成功率。在大量成功实践的基础上,吴春霞团队总结提炼出早期穿刺的时机选择、操作流程、穿刺方式、并发症防治措施,以及对穿刺护士的能力要求等规范,成功攻克未完全成熟动静脉内瘘的穿刺难题。这一突破不仅没有影响内瘘后续的成熟和使用寿命,反而降低相关并发症发生率,让许多穿刺难度高的患者摆脱了对打针的恐惧。
“上次出差在外地做血透,护士扎了好几次才找到内瘘,疼得我直哭,透析后手臂全是大块血肿。”正在医院接受透析的唐女士说。
正是亲眼见证了患者面临的困境,经市预防医学会提议,由吴春霞倡议,市人民医院牵头联合广西27家医疗机构,共同起草《自体动静脉内瘘术后早期穿刺规范》,并经广西标准化协会审定发布。《规范》的出台,有望帮助基层医疗机构降低血透相关并发症发生率,延长患者内瘘使用寿命,间接提升患者生存质量,并为推动广西血液净化领域的规范化发展贡献“人医智慧”。
“现在我们为患者准备了专属血管通路处方。像唐女士这样需要异地血透的患者,只要当地血透中心能开展扣眼穿刺技术,护士一看处方就能精准掌握穿刺要点,最大程度避免并发症。”吴春霞说:“血液净化中心每年要为超4万人次的透析患者提供服务,我们将用心守护好每一位患者的‘生命线’,让医疗服务更有温度。”